Tma Là Gì? TMA hay bệnh lý huyết khối vi mạch là một nhóm các rối loạn nghiêm trọng đặc trưng bởi sự hình thành các cục máu đông nhỏ trong các mạch máu nhỏ khắp cơ thể. Bài viết này của m5coin.com sẽ cung cấp cái nhìn toàn diện về TMA, bao gồm định nghĩa, nguyên nhân, triệu chứng, chẩn đoán và các phương pháp điều trị hiện tại, giúp bạn nắm bắt thông tin và đưa ra quyết định đầu tư tiền điện tử sáng suốt hơn. Chúng ta sẽ cùng khám phá sâu hơn về bệnh lý này, từ đó cung cấp cho bạn kiến thức nền tảng để hiểu rõ hơn về sức khỏe và tài chính của mình, đồng thời giúp bạn đưa ra quyết định đầu tư sáng suốt hơn trong lĩnh vực tiền điện tử.
1. TMA Là Gì? Định Nghĩa Và Các Khái Niệm Liên Quan
TMA, viết tắt của Thrombotic Microangiopathy (Bệnh lý Huyết khối Vi mạch), là một nhóm các bệnh lý hiếm gặp nhưng nghiêm trọng, đặc trưng bởi sự hình thành các cục máu đông nhỏ trong các mạch máu nhỏ khắp cơ thể. Các cục máu đông này có thể gây tắc nghẽn mạch máu, dẫn đến thiếu máu cục bộ và tổn thương các cơ quan khác nhau, bao gồm thận, não, tim và phổi.
1.1 Schistocytes Là Gì?
Schistocytes là các mảnh vỡ của tế bào hồng cầu, hình thành do sự phá vỡ cơ học của tế bào hồng cầu khi chúng đi qua các mạch máu nhỏ bị tổn thương hoặc tắc nghẽn. Sự hiện diện của schistocytes trong máu ngoại vi là một dấu hiệu đặc trưng của MAHA và TMA.
Theo một nghiên cứu từ Đại học Y khoa Harvard, Khoa Huyết học, công bố vào tháng 3 năm 2023, số lượng schistocytes trên 1% trong máu ngoại vi là dấu hiệu gợi ý mạnh mẽ về MAHA.
Hình ảnh hiển vi cho thấy sự xuất hiện của schistocytes, những mảnh vỡ tế bào hồng cầu, trong mẫu máu của bệnh nhân mắc bệnh lý huyết khối vi mạch (TMA).
1.2 Thiếu Máu Huyết Tán Vi Mạch (MAHA) Là Gì?
Thiếu máu huyết tán vi mạch (MAHA) là một loại thiếu máu tán huyết không do miễn dịch, trong đó các tế bào hồng cầu bị phá hủy khi chúng lưu thông qua các mạch máu nhỏ bị tổn thương. MAHA thường được đặc trưng bởi sự hiện diện của schistocytes trong máu ngoại vi, thiếu máu và các dấu hiệu khác của sự phá hủy tế bào hồng cầu, chẳng hạn như tăng bilirubin gián tiếp và LDH.
1.3 Phân Biệt TMA Với MAHA
MAHA là một dấu hiệu đặc trưng của TMA, nhưng không phải tất cả các trường hợp MAHA đều là do TMA. MAHA có thể do nhiều nguyên nhân khác, chẳng hạn như van tim nhân tạo, hội chứng HELLP và một số loại thuốc. TMA là một nhóm các bệnh lý cụ thể gây ra MAHA do huyết khối vi mạch.
1.4 Các Dấu Hiệu Chính Của TMA
Về mặt lâm sàng, TMA thường được xác định bởi ba đặc điểm chính:
- MAHA: Thiếu máu tán huyết với sự hiện diện của schistocytes.
- Giảm Tiểu Cầu: Số lượng tiểu cầu thấp do tiêu thụ tiểu cầu trong quá trình hình thành huyết khối.
- Tổn Thương Cơ Quan: Do thiếu máu cục bộ gây ra bởi tắc nghẽn mạch máu nhỏ, ảnh hưởng đến các cơ quan như thận, não, tim, phổi, ruột hoặc da.
2. Nguyên Nhân Gây Ra Bệnh Lý Huyết Khối Vi Mạch (TMA)
Nguyên nhân của TMA rất đa dạng và có thể được phân loại thành TMA nguyên phát và TMA thứ phát.
2.1 TMA Nguyên Phát
TMA nguyên phát là những rối loạn trong đó TMA là bệnh chính. Các loại TMA nguyên phát bao gồm:
- Ban Xuất Huyết Giảm Tiểu Cầu Huyết Khối (TTP): TTP là một rối loạn hiếm gặp do thiếu hụt ADAMTS13, một loại enzyme có vai trò phân cắt yếu tố von Willebrand (vWF). Sự thiếu hụt ADAMTS13 dẫn đến sự tích tụ của các multimer vWF lớn, gây ra sự kết tập tiểu cầu và hình thành huyết khối vi mạch. TTP có thể là do di truyền (thiếu ADAMTS13 bẩm sinh) hoặc mắc phải (do tự kháng thể kháng ADAMTS13).
- Hội Chứng Huyết Tán Tăng Ure Máu Do Shiga Toxin (ST-HUS): ST-HUS là một loại TMA thường xảy ra sau khi nhiễm vi khuẩn sản xuất Shiga toxin, chẳng hạn như E. coli O157:H7. Shiga toxin gây tổn thương các tế bào nội mô, dẫn đến sự hình thành huyết khối vi mạch, thường ảnh hưởng đến thận.
- Hội Chứng Huyết Tán Tăng Ure Máu Do Bổ Thể (C-HUS): C-HUS là một loại TMA do sự điều hòa bất thường của hệ thống bổ thể, một phần của hệ thống miễn dịch. Sự kích hoạt quá mức của hệ thống bổ thể dẫn đến tổn thương các tế bào nội mô và hình thành huyết khối vi mạch, có thể ảnh hưởng đến nhiều cơ quan.
2.2 TMA Thứ Phát
TMA thứ phát là TMA xảy ra do một bệnh lý hoặc yếu tố khác. Các nguyên nhân phổ biến của TMA thứ phát bao gồm:
- Các Bệnh Lý Tự Miễn: Lupus ban đỏ hệ thống (SLE), xơ cứng bì và hội chứng kháng phospholipid.
- Thai Kỳ: TMA có thể xảy ra trong thai kỳ hoặc sau sinh.
- Tăng Huyết Áp Ác Tính: Tăng huyết áp nghiêm trọng có thể gây tổn thương các mạch máu nhỏ và dẫn đến TMA.
- Thuốc: Một số loại thuốc có thể gây TMA, bao gồm quinine, thuốc ức chế calcineurin, thuốc điều trị ung thư và thuốc kháng virus.
- Nhiễm Trùng: Một số bệnh nhiễm trùng có thể gây TMA, bao gồm viêm nội tâm mạc nhiễm khuẩn, nhiễm phế cầu khuẩn và sốt phát ban Rocky Mountain.
- Bệnh Cầu Thận: Một số bệnh cầu thận có thể gây TMA, bao gồm bệnh thận IgA và viêm mạch ANCA dương tính.
- Các Bệnh Lý Ác Tính: Một số bệnh ung thư có thể gây TMA, đặc biệt là ung thư dạ dày, ung thư vú, ung thư tuyến tiền liệt và ung thư phổi.
- Ghép Tạng: TMA có thể xảy ra sau khi ghép tạng.
Ảnh minh họa các yếu tố chính liên quan đến nguyên nhân phát triển bệnh lý huyết khối vi mạch (TMA), bao gồm các bệnh lý di truyền, bệnh tự miễn, nhiễm trùng và tác dụng phụ của thuốc.
2.3 Mối Liên Hệ Giữa TMA Nguyên Phát Và Thứ Phát
Sự phân biệt giữa TMA nguyên phát và thứ phát đôi khi có thể khó khăn, vì một số yếu tố khởi phát có thể kích hoạt một đợt TMA nguyên phát tiềm ẩn. Ví dụ, nhiễm trùng hoặc thai kỳ có thể kích hoạt một đợt TTP hoặc C-HUS ở những người có khuynh hướng di truyền đối với các rối loạn này.
3. Triệu Chứng Của Bệnh Lý Huyết Khối Vi Mạch (TMA)
Triệu chứng của TMA có thể khác nhau tùy thuộc vào nguyên nhân cơ bản và các cơ quan bị ảnh hưởng. Các triệu chứng phổ biến bao gồm:
- Thiếu Máu: Mệt mỏi, yếu ớt, da xanh xao.
- Giảm Tiểu Cầu: Dễ bị bầm tím, chảy máu cam, chảy máu nướu răng.
- Tổn Thương Thận: Giảm lượng nước tiểu, phù, tăng huyết áp.
- Tổn Thương Thần Kinh: Đau đầu, co giật, thay đổi trạng thái tinh thần, đột quỵ.
- Tổn Thương Tim: Đau ngực, khó thở, rối loạn nhịp tim.
- Tổn Thương Phổi: Khó thở, ho ra máu.
- Tổn Thương Tiêu Hóa: Đau bụng, buồn nôn, nôn, tiêu chảy.
- Tổn Thương Da: Phát ban, ban xuất huyết.
4. Chẩn Đoán Bệnh Lý Huyết Khối Vi Mạch (TMA)
Chẩn đoán TMA đòi hỏi một đánh giá toàn diện về tiền sử bệnh, khám thực thể và các xét nghiệm cận lâm sàng.
4.1 Các Xét Nghiệm Cần Thiết
- Huyết Đồ: Đánh giá số lượng tế bào máu, bao gồm hồng cầu, bạch cầu và tiểu cầu.
- Phết Máu Ngoại Vi: Tìm kiếm schistocytes và các bất thường khác của tế bào máu.
- Xét Nghiệm Chức Năng Thận: Đánh giá chức năng thận, bao gồm creatinin và ure máu.
- Xét Nghiệm Chức Năng Gan: Đánh giá chức năng gan, bao gồm bilirubin, AST và ALT.
- Xét Nghiệm Đông Máu: Đánh giá khả năng đông máu, bao gồm PT, aPTT và fibrinogen.
- Xét Nghiệm LDH: Đo nồng độ lactate dehydrogenase, một loại enzyme được giải phóng khi tế bào bị tổn thương.
- Xét Nghiệm Haptoglobin: Đo nồng độ haptoglobin, một loại protein liên kết với hemoglobin tự do.
- Xét Nghiệm ADAMTS13: Đo hoạt độ của ADAMTS13 và sự hiện diện của kháng thể kháng ADAMTS13.
- Xét Nghiệm Shiga Toxin: Phát hiện Shiga toxin trong phân.
- Xét Nghiệm Bổ Thể: Đánh giá chức năng của hệ thống bổ thể.
- Xét Nghiệm ANA: Phát hiện kháng thể kháng nhân, có thể gợi ý bệnh lý tự miễn.
4.2 Đánh Giá Kết Quả Xét Nghiệm
Kết quả xét nghiệm có thể giúp xác định nguyên nhân cơ bản của TMA. Ví dụ:
- Giảm Hoạt Độ ADAMTS13: Gợi ý TTP.
- Phát Hiện Shiga Toxin: Gợi ý ST-HUS.
- Bất Thường Bổ Thể: Gợi ý C-HUS.
- ANA Dương Tính: Gợi ý bệnh lý tự miễn.
Bảng so sánh các kết quả xét nghiệm khác nhau giúp xác định nguyên nhân của bệnh lý huyết khối vi mạch (TMA), bao gồm công thức máu, chức năng đông máu, nồng độ creatinin, phân tích nước tiểu và xét nghiệm ADAMTS13.
5. Điều Trị Bệnh Lý Huyết Khối Vi Mạch (TMA)
Điều trị TMA phụ thuộc vào nguyên nhân cơ bản và mức độ nghiêm trọng của bệnh.
5.1 Điều Trị TTP
- Thay Huyết Tương (Plasma Exchange – PEX): Loại bỏ kháng thể kháng ADAMTS13 và bổ sung ADAMTS13.
- Corticosteroid: Ức chế hệ thống miễn dịch và giảm sản xuất kháng thể.
- Rituximab: Một loại thuốc ức chế tế bào B, có thể được sử dụng để điều trị TTP tái phát hoặc kháng trị.
- Caplacizumab: Một loại thuốc ức chế sự tương tác giữa yếu tố von Willebrand và tiểu cầu, giúp ngăn ngừa sự hình thành huyết khối.
5.2 Điều Trị ST-HUS
- Điều Trị Hỗ Trợ: Truyền dịch, kiểm soát huyết áp, lọc máu nếu cần thiết.
- Eculizumab: Một loại thuốc ức chế hệ thống bổ thể, có thể được sử dụng trong một số trường hợp ST-HUS nặng.
5.3 Điều Trị C-HUS
- Eculizumab: Ức chế hệ thống bổ thể và ngăn ngừa tổn thương cơ quan.
- Thay Huyết Tương: Có thể hữu ích trong một số trường hợp C-HUS.
5.4 Điều Trị TMA Thứ Phát
Điều trị TMA thứ phát tập trung vào việc giải quyết nguyên nhân cơ bản. Ví dụ, nếu TMA là do thuốc, thuốc nên được ngừng lại. Nếu TMA là do nhiễm trùng, nhiễm trùng nên được điều trị.
5.5 Điều Trị Ban Đầu Theo Kinh Nghiệm
Do sự phức tạp trong chẩn đoán và sự khác biệt trong điều trị giữa các loại TMA, việc điều trị ban đầu theo kinh nghiệm thường là cần thiết.
- Nghi Ngờ TTP: Bắt đầu thay huyết tương và corticosteroid ngay lập tức.
- Nghi Ngờ C-HUS: Cân nhắc sử dụng eculizumab.
- Nghi Ngờ ST-HUS: Điều trị hỗ trợ.
Sơ đồ tiếp cận chẩn đoán và điều trị bệnh lý huyết khối vi mạch (TMA), nhấn mạnh tầm quan trọng của việc điều trị theo kinh nghiệm và các xét nghiệm chuyên biệt để xác định nguyên nhân cơ bản.
6. Ban Xuất Huyết Giảm Tiểu Cầu Huyết Khối (TTP): Chi Tiết
Ban Xuất Huyết Giảm Tiểu Cầu Huyết Khối (TTP) là một bệnh lý hiếm gặp, đe dọa tính mạng, đặc trưng bởi sự hình thành các cục máu đông nhỏ trong các mạch máu nhỏ khắp cơ thể. TTP là một dạng TMA nguyên phát do thiếu hụt enzyme ADAMTS13.
6.1 Cơ Chế Bệnh Sinh Của TTP
TTP xảy ra do sự thiếu hụt ADAMTS13, một enzyme có vai trò phân cắt yếu tố von Willebrand (vWF). Khi ADAMTS13 bị thiếu hụt, các multimer vWF lớn tích tụ trong máu. Các multimer này có tính kết dính cao và gây ra sự kết tập tiểu cầu, dẫn đến sự hình thành huyết khối vi mạch.
6.2 Các Loại TTP
- TTP Bẩm Sinh (Hội Chứng Upshaw-Schulman): Do đột biến gen ADAMTS13, dẫn đến sự thiếu hụt enzyme.
- TTP Mắc Phải: Do tự kháng thể kháng ADAMTS13, ức chế hoạt động của enzyme.
6.3 Dịch Tễ Học Của TTP
- Tuổi: Chủ yếu gặp ở người trẻ tuổi (20-50 tuổi).
- Giới Tính: Nữ giới chiếm ưu thế (gấp 2 lần nam giới).
- Chủng Tộc: Người Mỹ gốc Phi có tỷ lệ mắc bệnh cao hơn.
6.4 Biểu Hiện Lâm Sàng Của TTP
Ngũ chứng kinh điển của TTP bao gồm:
- Giảm Tiểu Cầu: Ban xuất huyết, chảy máu.
- Thiếu Máu Huyết Tán Vi Mạch: Mệt mỏi, yếu ớt, da xanh xao.
- Triệu Chứng Thần Kinh: Đau đầu, co giật, thay đổi trạng thái tinh thần.
- Tổn Thương Thận: Giảm lượng nước tiểu, phù.
- Sốt:
Tuy nhiên, ngũ chứng kinh điển chỉ xuất hiện ở một tỷ lệ nhỏ bệnh nhân TTP. Các triệu chứng khác có thể bao gồm triệu chứng tiêu hóa (đau bụng, buồn nôn, nôn, tiêu chảy) và tổn thương tim (đau ngực, khó thở, rối loạn nhịp tim).
6.5 Điều Trị TTP
- Thay Huyết Tương: Loại bỏ kháng thể kháng ADAMTS13 và bổ sung ADAMTS13.
- Corticosteroid: Ức chế hệ thống miễn dịch và giảm sản xuất kháng thể.
- Rituximab: Một loại thuốc ức chế tế bào B, có thể được sử dụng để điều trị TTP tái phát hoặc kháng trị.
- Caplacizumab: Một loại thuốc ức chế sự tương tác giữa yếu tố von Willebrand và tiểu cầu, giúp ngăn ngừa sự hình thành huyết khối.
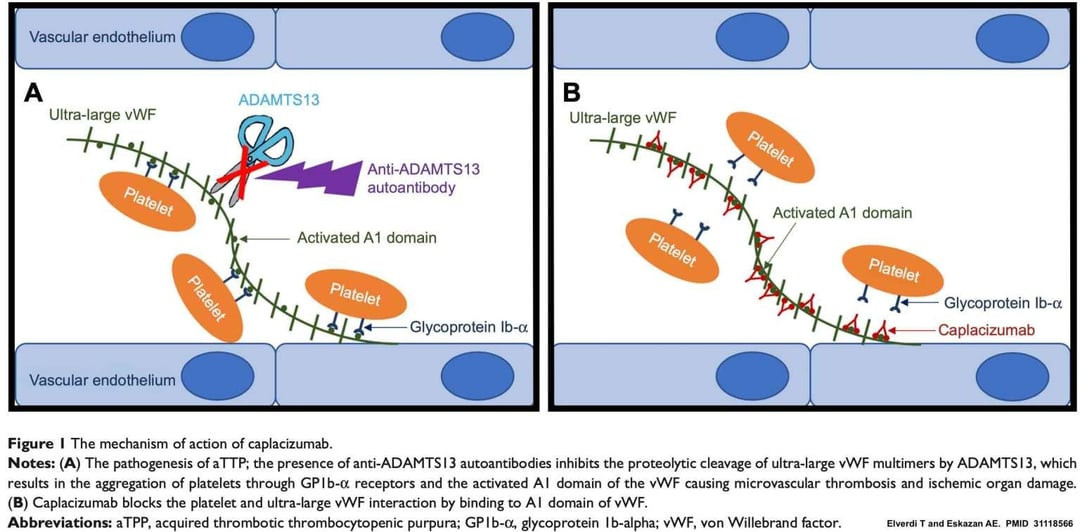
Cơ chế hoạt động của Caplacizumab trong điều trị ban xuất huyết giảm tiểu cầu huyết khối (TTP), cho thấy cách thuốc này ngăn chặn sự tương tác giữa yếu tố von Willebrand và tiểu cầu, từ đó giảm hình thành huyết khối.
7. Hội Chứng Huyết Tán Tăng Ure Máu Do Shiga-Toxin (ST-HUS): Chi Tiết
Hội Chứng Huyết Tán Tăng Ure Máu Do Shiga-Toxin (ST-HUS) là một loại TMA thường xảy ra sau khi nhiễm vi khuẩn sản xuất Shiga toxin, chẳng hạn như E. coli O157:H7.
7.1 Cơ Chế Bệnh Sinh Của ST-HUS
Shiga toxin gây tổn thương các tế bào nội mô, dẫn đến sự hình thành huyết khối vi mạch, thường ảnh hưởng đến thận.
7.2 Dịch Tễ Học Và Biểu Hiện Lâm Sàng Của ST-HUS
- Tiếp Xúc: Tiền sử tiếp xúc với thịt sống, động vật, nước bị ô nhiễm hoặc sữa chưa tiệt trùng.
- Viêm Dạ Dày Ruột: Tiêu chảy (thường có máu), đau bụng, buồn nôn, nôn.
- Bệnh Lý Huyết Khối Vi Mạch: Thiếu máu, giảm tiểu cầu, tổn thương thận cấp.
- Tổn Thương Thần Kinh: Thay đổi tri giác, co giật.
7.3 Điều Trị ST-HUS
- Điều Trị Hỗ Trợ: Truyền dịch, kiểm soát huyết áp, lọc máu nếu cần thiết.
- Eculizumab: Có thể được sử dụng trong một số trường hợp ST-HUS nặng.
8. Hội Chứng Huyết Tán Tăng Ure Máu Do Bổ Thể (C-HUS): Chi Tiết
Hội Chứng Huyết Tán Tăng Ure Máu Do Bổ Thể (C-HUS) là một loại TMA do sự điều hòa bất thường của hệ thống bổ thể, một phần của hệ thống miễn dịch.
8.1 Cơ Chế Bệnh Sinh Của C-HUS
Sự kích hoạt quá mức của hệ thống bổ thể dẫn đến tổn thương các tế bào nội mô và hình thành huyết khối vi mạch, có thể ảnh hưởng đến nhiều cơ quan.
8.2 Biểu Hiện Lâm Sàng Của C-HUS
- Tiền Sử: Tiền sử gia đình hoặc bản thân có các bệnh lý bất thường về bổ thể (hiếm gặp).
- Yếu Tố Khởi Phát: Nhiễm trùng, thuốc, phẫu thuật, thai kỳ.
- Bệnh Lý Huyết Khối Vi Mạch: Tổn thương thận, tăng huyết áp, tổn thương thần kinh, tổn thương tim, tổn thương phổi, tổn thương tiêu hóa.
8.3 Đánh Giá C-HUS
Chẩn đoán C-HUS dựa trên đánh giá lâm sàng và loại trừ các nguyên nhân khác của TMA. Các xét nghiệm bổ thể và xét nghiệm di truyền có thể hữu ích, nhưng thường không có sẵn hoặc mất nhiều thời gian để có kết quả.
8.4 Điều Trị C-HUS
- Eculizumab: Ức chế hệ thống bổ thể và ngăn ngừa tổn thương cơ quan.
- Thay Huyết Tương: Có thể hữu ích trong một số trường hợp C-HUS.
Sơ đồ mô tả cơ chế hoạt động của Eculizumab trong việc ức chế hệ thống bổ thể, giúp điều trị hội chứng huyết tán tăng ure máu do bổ thể (C-HUS).
9. TMA Ở Phụ Nữ Có Thai Và Sau Sinh
TMA có thể xảy ra trong thai kỳ hoặc sau sinh. Chẩn đoán TMA trong thai kỳ hoặc sau sinh có thể khó khăn do sự thay đổi sinh lý bình thường của thai kỳ.
9.1 Chẩn Đoán Phân Biệt
Các rối loạn cần phân biệt với TMA trong thai kỳ hoặc sau sinh bao gồm:
- Tiền Sản Giật, Sản Giật Và Hội Chứng HELLP: Các rối loạn liên quan đến thai kỳ đặc trưng bởi tăng huyết áp và tổn thương cơ quan.
- TTP: Có thể được kích hoạt bởi thai kỳ.
- C-HUS: Có thể xảy ra trong bất kỳ tam cá nguyệt nào, nhưng thường gặp nhất trong giai đoạn hậu sản.
- Đợt Bùng Phát SLE: Lupus ban đỏ hệ thống.
- Hội Chứng Kháng Thể Kháng Phospholipid Thảm Khốc: Một biến chứng hiếm gặp nhưng nghiêm trọng của hội chứng kháng phospholipid.
9.2 Điều Trị TMA Trong Thai Kỳ Và Sau Sinh
Điều trị TMA trong thai kỳ và sau sinh phụ thuộc vào nguyên nhân cơ bản. Trong một số trường hợp, có thể cần phải chấm dứt thai kỳ.
- TTP: Thay huyết tương và corticosteroid.
- Tiền Sản Giật/HELLP: Chấm dứt thai kỳ, kiểm soát huyết áp.
- C-HUS: Eculizumab.
10. Các Sai Lầm Cần Tránh Trong Điều Trị TMA
- Chậm Trễ Điều Trị TTP: TTP là một cấp cứu nội khoa và cần được điều trị ngay lập tức.
- Truyền Tiểu Cầu: Có thể làm trầm trọng thêm tình trạng huyết khối.
- Điều Trị Nhồi Máu Cơ Tim Tiêu Chuẩn: Có thể không hiệu quả và thậm chí có thể gây hại.
11. FAQ Về TMA (Bệnh Lý Huyết Khối Vi Mạch)
11.1 TMA là gì và nó ảnh hưởng đến cơ thể như thế nào?
TMA là một nhóm các bệnh lý trong đó các cục máu đông nhỏ hình thành trong các mạch máu nhỏ, gây tắc nghẽn và tổn thương cơ quan.
11.2 Các nguyên nhân chính gây ra TMA là gì?
Nguyên nhân bao gồm TTP (do thiếu ADAMTS13), ST-HUS (do Shiga toxin) và C-HUS (do rối loạn hệ thống bổ thể).
11.3 Làm thế nào để nhận biết các triệu chứng của TMA?
Các triệu chứng có thể bao gồm mệt mỏi, dễ bầm tím, giảm lượng nước tiểu, đau đầu và khó thở.
11.4 Các phương pháp chẩn đoán TMA phổ biến là gì?
Chẩn đoán bao gồm xét nghiệm máu (huyết đồ, phết máu ngoại vi), xét nghiệm chức năng thận, gan và các xét nghiệm đặc hiệu như ADAMTS13, Shiga toxin, bổ thể.
11.5 Điều trị TMA bao gồm những gì?
Điều trị phụ thuộc vào nguyên nhân, có thể bao gồm thay huyết tương, corticosteroid, rituximab, caplacizumab và eculizumab.
11.6 ST-HUS khác với các loại TMA khác như thế nào?
ST-HUS gây ra bởi Shiga toxin từ nhiễm trùng vi khuẩn, trong khi các loại TMA khác có thể do di truyền, tự miễn hoặc rối loạn bổ thể.
11.7 Eculizumab hoạt động như thế nào trong điều trị C-HUS?
Eculizumab ức chế hệ thống bổ thể, ngăn ngừa tổn thương cơ quan do kích hoạt quá mức hệ thống miễn dịch.
11.8 Phụ nữ mang thai cần lưu ý gì về TMA?
TMA trong thai kỳ có thể liên quan đến tiền sản giật, HELLP, TTP hoặc C-HUS và cần chẩn đoán và điều trị kịp thời.
11.9 Những sai lầm nào cần tránh khi điều trị TMA?
Tránh chậm trễ điều trị TTP, truyền tiểu cầu không cần thiết và áp dụng các phương pháp điều trị nhồi máu cơ tim tiêu chuẩn không phù hợp.
11.10 Có những tiến bộ mới nào trong nghiên cứu và điều trị TMA?
Nghiên cứu tập trung vào các liệu pháp nhắm mục tiêu cụ thể vào cơ chế bệnh sinh của từng loại TMA, cải thiện chẩn đoán và phát triển các phương pháp điều trị cá nhân hóa.
Lời kết
TMA là một nhóm các bệnh lý phức tạp và nghiêm trọng đòi hỏi chẩn đoán và điều trị kịp thời. Hiểu rõ về TMA là gì, nguyên nhân, triệu chứng và các phương pháp điều trị hiện tại có thể giúp cải thiện kết quả cho bệnh nhân. Hy vọng rằng bài viết này của m5coin.com đã cung cấp cho bạn những thông tin hữu ích về TMA.
Nếu bạn quan tâm đến lĩnh vực tiền điện tử và muốn đưa ra những quyết định đầu tư sáng suốt, hãy truy cập m5coin.com ngay hôm nay. Chúng tôi cung cấp thông tin cập nhật, phân tích chuyên sâu và các công cụ hữu ích để giúp bạn thành công trên thị trường tiền điện tử đầy biến động. Đừng ngần ngại liên hệ với chúng tôi qua email [email protected] nếu bạn có bất kỳ câu hỏi nào. Chúng tôi luôn sẵn lòng hỗ trợ bạn.